Pourquoi la société devrait-elle se priver des expériences et de l’enthousiasme des personnes âgées pour une période courte, longue ou indéfinie, simplement parce qu’elles se sont cassé le fémur en glissant et tombant en entourant une table ? Pourquoi les jeunes actifs doivent-ils passer une si grande partie de leur temps à s’occuper de personnes qui ont besoin de beaucoup d’attention ? Ce site présente le contexte et offre le point de vue et les solutions proposées par Prevent SRL.
Table des matières
- Contexte (temps de lecture < 30 s)
- Estimation de l’espérance de vie à la naissance en Italie (temps de lecture < 30 s)
- Indice de vieillissement en Italie (temps de lecture < 30 s)
- Nombre de décès dus à des chutes accidentelles (temps de lecture < 30 s)
- Prévention et réhabilitation (temps de lecture < 30 s)
- Chutes lors des changements de direction de la marche (temps de lecture < 30 s)
- Prévention et rééducation avec STEP-TURN (temps de lecture < 30 min)
- Liens vers les pages Google Scholar et ORCID du fondateur de Prevent SRL

Contexte
On peut soit liquider une personne avec une épée, soit la priver de son autonomie. Le premier cas constitue une action illégale, le second semble être toléré par les responsables de la santé publique et les décideurs politiques.
Pour se faire une idée de la question, il suffit de passer un certain temps dans une résidence pour personnes âgées, où même les personnes autonomes cessent rapidement de l’être et deviennent un fardeau pour elles-mêmes, pour leur famille et pour le personnel.
En dehors de toute prétention de didactisme, il est utile de faire des calculs. Est-il plus coûteux pour la collectivité d’avoir une personne âgée autonome ou une personne âgée qui ne bouge pas ou qui est bloquée par la peur de tomber ou qui tombe effectivement de façon plus ou moins ruineuse ? Est-ce que cela coûte plus cher un traitement préventif pour éviter les chutes ou une convalescence longue et difficile après l’accident ? Faut-il privilégier un traitement de rééducation générale après ostéosynthèse du fémur ou un traitement spécifique favorisant la reprise de l’activité des muscles rotateurs du fémur et de la jambe dans un contexte fonctionnel ?
Les nouveau-nés auront une longue vie : il faut ajouter la vie aux années
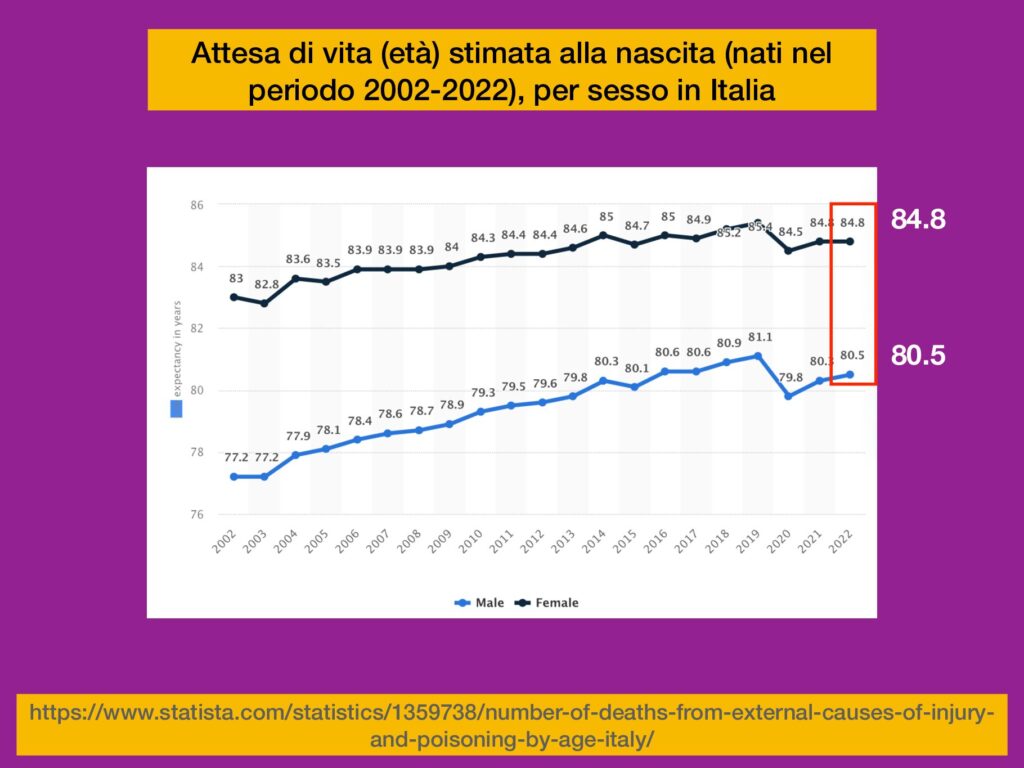
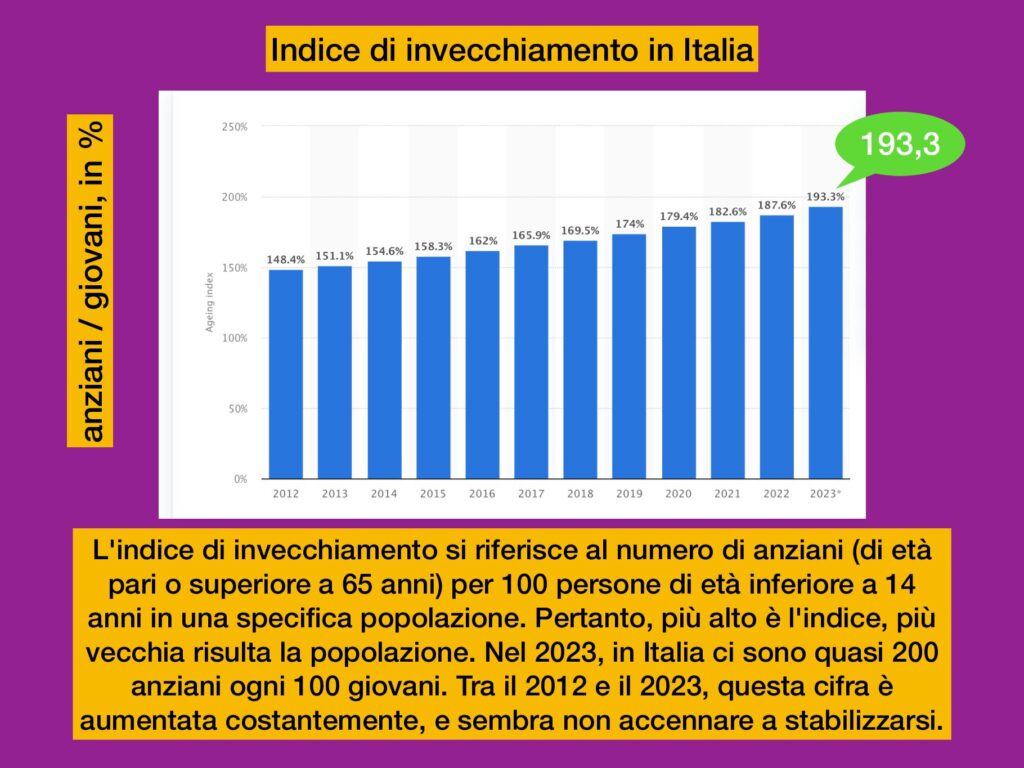
Les jeunes s’occuperont des personnes âgées : nous travaillons pour qu’ils soient autonomes.
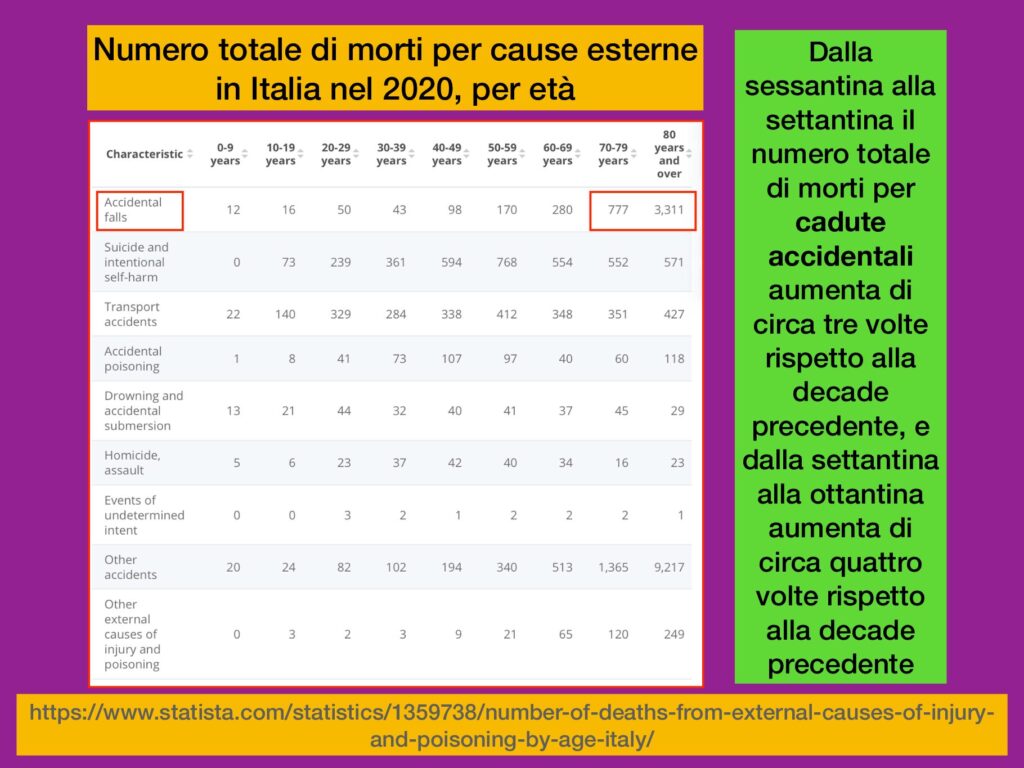
Les chutes lors de la locomotion augmentent de manière exponentielle avec l’âge.
Il semble évident qu’il faut prévenir les chutes et les réhabiliter.

On tombe plus facilement en suivant des trajectoires courbes, qui nécessitent une anticipation précise du virage, un contrôle fin continu et une coordination efficace de l’activité des muscles qui font tourner les membres inférieurs.

Parfois, un problème complexe peut être abordé de manière simple. La solution proposée par Prevent SRL : STEP-TURN.
- Marcher le long de trajectoires non rectilignes (ICI une vidéo d’Eadweard Muybridge, de https://americanhistory.si.edu)
- L’exécution de trajectoires courbes n’est pas triviale
- Même les jeunes handicapés ont des difficultés à changer de direction
- Le problème de santé publique
- La physiologie de la rotation
- Prévention et rééducation
- Conditionnement, entraînement, rééducation dans le sport
- Le dispositif proposé
- Caractéristiques de l’entraînement
- Limites et différences par rapport à la marche sur tapis roulant linéaire
- Evaluation clinique et évaluation des résultats : les tests disponibles
- Bibliographie (pour rechercher un article bibliographique cité dans le texte : double-clic sur le nom de l’auteur ▶ CTRL F ▶ search — pour retrouver l’article ou son résumé dans la bibliographie ▶ cliquer sur le nom de l’auteur).
Marcher le long de trajectoires non rectilignes
- Changer de direction en marchant est une activité typique de la vie quotidienne, nécessaire pour effectuer des activités fonctionnelles de base telles que tourner autour d’une table ou suivre une trajectoire courbe le long d’un sentier. Pour réussir un virage, il faut une coordination efficace entre les mouvements des membres inférieurs et ceux du tronc et du bassin.
- Lors de la marche le long d’une trajectoire courbe, en particulier avec des rayons de courbure limités, des changements asymétriques dans la longueur de la foulée des deux membres se produisent (la foulée de la jambe vers l’intérieur de la courbe est plus courte en fonction de l’angle de courbure, tandis que la foulée de la jambe extérieure a une longueur comparable à celle de la marche linéaire à la même vitesse, voir page 7) et les forces de réaction du sol (qui contrôlent la direction de la marche) sont appropriées pour orienter le corps dans la nouvelle direction (Courtine et Schieppati, 2003 ; Turcato et al. , 2015).
- Des changements minimes mais essentiels dans les réactions posturales (comme l’inclinaison médio-latérale du tronc) sont également nécessaires pour ajuster la vitesse de marche lorsque le virage est amorcé (Turcato et al., 2015). Ces synergies conduisent à une position critique du corps incliné vers l’intérieur afin d’éviter que le corps ne soit “projeté” vers l’extérieur de la trajectoire souhaitée par la force centrifuge provoquée par l’exécution de la trajectoire courbe.
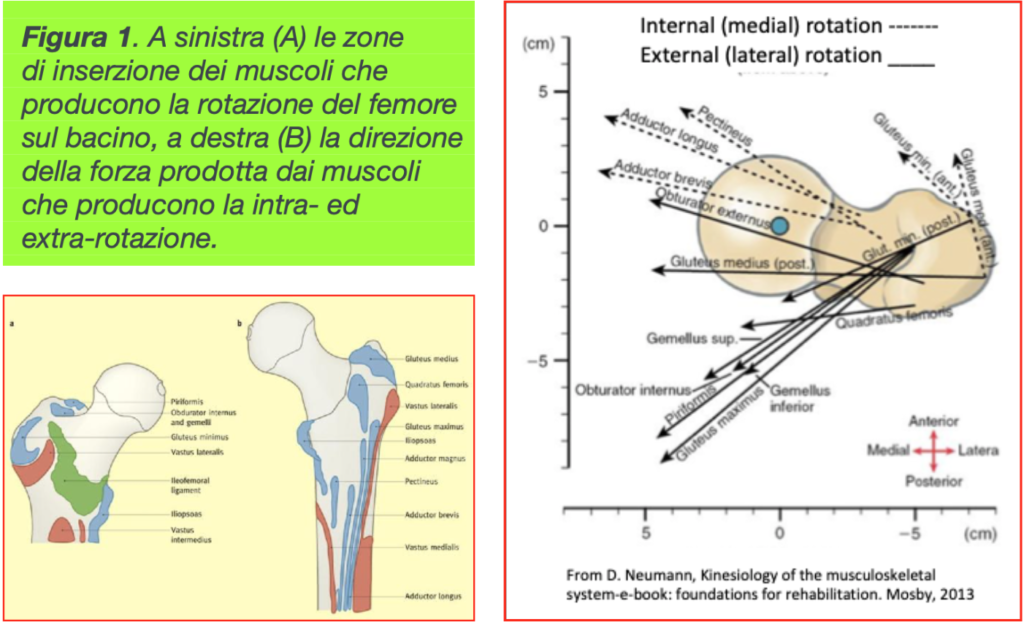
- Deux fonctions importantes sont donc sollicitées : le contrôle de la posture et de l’équilibre d’une part (Brinkerhoff et al., 2023) et le contrôle de l’asymétrie des pas des deux jambes d’autre part. Le segment représenté par le tronc et le bassin est celui qui permet l’exécution de changements de direction efficaces lors de la marche. De plus, la rotation (intra- et extra-rotation des jambes) est possible grâce à l’articulation coxo-fémorale sur laquelle s’appuient de nombreux muscles (Figure 1 ci-dessous).
L’exécution de trajectoires courbes n’est pas triviale
- Il est bien connu que le changement de direction pendant la marche est difficile chez les patients atteints de la maladie de Parkinson, qui souvent s’arrêtent ou commencent à faire de petits pas avant de changer de direction (Guglielmetti et al., 2009 ; Turcato et al., 2018 ; Godi et al., 2019) ou tournent lentement ” en bloc ” (Mellone et al., 2016). Dans la maladie de Parkinson, l’exercice prolongé conduit à une plus grande mobilité et permet l’apprentissage de stratégies pour contrôler le mouvement de rotation du corps et les ajustements posturaux nécessaires (Godi et al., 2017), y compris ceux qui affectent le tronc (Carpenter et al., 1999), contrôles qui sont progressivement perdus au fur et à mesure que la maladie progresse. Tourner lentement entraîne des altérations similaires des mouvements oculaires, de la cinématique de rotation et des caractéristiques de la démarche dans le groupe atteint de la MP et chez les témoins sains (Mancini et al., 2015). Un entraînement utilisant différentes directions et vitesses de rotation peut améliorer la coordination, accroître la confiance et réduire le risque de chute (Khobkhun et al., 2022).
- Les patients victimes d’un AVC présentent des troubles de la marche en raison des lésions des voies motrices et sensorielles. Les patients atteints d’hémiparésie à la suite d’un accident vasculaire cérébral présentent également des postures incorrectes et des problèmes de marche dans les trajectoires courbes (Godi et al., 2010 ; Chisholm et al., 2015 ; Jin et al., 2023), ainsi que des problèmes évidents de positionnement des pieds, même pendant la marche linéaire, en raison de l’instabilité générale de la démarche. Ces patients présentent une asymétrie des membres Les jeunes handicapés ont également des problèmes de changement de directioninférieurs due à un manque de contrôle de l’activation musculaire et ne peuvent pas facilement supporter leur poids sur la jambe parétique à l’intérieur de la courbure. Les perturbations du synchronisme de la coordination entre les membres inférieurs sont des indicateurs du contrôle de la stabilité pendant la marche (Singer et al., 2013).
Les jeunes handicapés ont également des problèmes de changement de direction
- La stratégie de changement de direction pendant la marche est également altérée chez les enfants atteints de paralysie cérébrale infantile (Dixon et al., 2014 ; Brégou-Bourgeois et al., 2014). Récemment, des différences dans la dépense énergétique de la marche avec virages par rapport à une marche linéaire ont été mesurées chez des enfants (Crossley et al., 2018). Il semble que la marche (linéaire) des patients atteints de paralysie cérébrale puisse être partiellement améliorée si une thérapie intensive de dynamique de la coordination est administrée pendant 1 à 2 ans (Schalow et Jaigma, 2005), y compris au moyen d’exosquelettes (Patanè et al. 2017), mais aucun effet sur les changements de direction n’est connu. Pour plus de détails, voir (Cappellini et al., 2020). Les relations incorrectes de l’anatomie osseuse entraînent une diminution de la puissance musculaire, car les muscles correspondants ne travaillent pas dans le plan pour lequel ils ont été conçus. Cela rend le muscle moins efficace et amène le patient à dépenser plus d’énergie pour marcher (Novacheck et Gage, 2007 ; Böhm et Döderlein, 2012) et complique la coordination entre les synergies motrices. De même, des exercices de stepping (monter et descendre d’une marche) ont été recommandés pour les enfants présentant des troubles de la coordination motrice (Inacio et al., 2023), mais ces exercices semblent très peu efficaces pour favoriser la coordination des mouvements les plus courants et les plus complexes. En revanche, les exercices centrés sur le tronc semblent avoir un meilleur effet (Pierret et al., 2023 ; van Dellen et al., 2023). Il a récemment été démontré que la stabilité posturale dynamique n’atteint pas sa pleine maturité avant l’âge de 10 ans ou plus (Mani et al., 2021), ce qui suggère qu’une intervention telle que celle décrite ci-dessous (la plate-forme rotative sur laquelle on marche sur place, voir la figure 2) peut également fonctionner valablement chez les enfants atteints d’infirmité motrice cérébrale infantile.
Le problème de santé publique
- Les pas tournants représentent environ 35 à 40 % de tous les pas effectués par un adulte normal au cours d’une journée normale ; le nombre quotidien de pas tournants augmente lorsque l’on se trouve dans un espace confiné tel qu’un appartement. Les personnes vieillissantes changent de direction moins efficacement, comme le montre la dégradation de la cinématique et de la modulation neuro-musculaire (Baird et Van Emmerik, 2009 ; Robinovitch et al., 2013 ; Asmidawati et al., 2014). Chez les personnes âgées, des revues systématiques de la littérature ont établi que l’exercice réduit les chutes, mais les types d’exercice les plus efficaces ne sont pas connus (Lord et Close, 2018 ; Sibley et al., 2021). La fréquence des chutes augmente chez les personnes âgées présentant des troubles de la rotation. La sédentarité, qui est malheureusement extrêmement fréquente chez les personnes âgées et encore plus chez les personnes fragiles (qui peuvent avoir plusieurs maladies, plusieurs traitements avec différents médicaments en même temps, et l’allure) produit la sarcopénie (Cruz-Jentoft & Sayer, 2019). Les chutes pendant la rotation sont responsables de huit fois plus de fractures de la hanche que pendant la marche sur une trajectoire droite (Cumming et Klineberg, 1994 ; Thigpen et al., 2000 ; Almajid et al., 2020). Il a été suggéré que les mesures de l’efficacité de la production de la marche basée sur les virages prédisent (et peuvent prévenir) les chutes récurrentes chez les personnes âgées vivant dans la communauté (Leach et al., 2018). Il convient de mentionner l’énorme coût social et économique des fractures liées aux chutes (Veronese et Maggi, 2018). Il existe un document récent sur la fragilité en Italie (Vetrano, 2022) et un autre tout aussi récent de l’Organisation mondiale de la santé sur les besoins en matière de réadaptation en Europe et soulignant les problèmes liés à ces besoins (Health Workforce and Service Delivery, 2022).
La physiologie de la rotation
- Les muscles responsables de la rotation de la jambe selon l’axe longitudinal sont les muscles pelviens, qui font tourner le fémur dans son articulation coxo-fémorale (Figure 1, A et B). Ces muscles sont nombreux et nécessitent une coordination particulière (Ventura et al., 2015). Le bassin pivote à son tour sur la jambe d’appui et le tronc pivote sur le bassin, ce qui permet au corps, y compris le cou et la tête, d’être correctement orienté vers la trajectoire à exécuter.
- La coordination entre les commandes nerveuses adressées aux muscles pelviens (qui sont actifs de manière asymétrique pendant la marche entre la jambe droite et la jambe gauche) et aux muscles de la colonne vertébrale est essentielle pour l’exécution correcte de la trajectoire courbe.
- Le poids du corps, dont le centre de masse se situe approximativement sur la verticale de la trajectoire du pied intérieur (voire vers le centre de la courbe, en dehors de la distance entre les appuis plantaires) exige que les muscles du bassin et de la colonne vertébrale soient en mesure de produire des forces adéquates pour maintenir l’équilibre dynamique lors de l’exécution du parcours selon une trajectoire courbe.
Prevenzione e Riabilitazione
- Il semble donc approprié de concevoir un traitement physique capable d’exercer les muscles intra- et extra-rotatoires de la jambe sur le bassin d’une manière conforme à leur fonction pendant la marche courbée.
- Cette activité vise à stimuler la coordination neuro-musculaire et en même temps le développement de la force dans les muscles susmentionnés. En effet, on sait que les informations sensorielles sur le mouvement en cours provenant des récepteurs intramusculaires constituent un apport important pour l’apprentissage et le renforcement de l’exécution d’un certain mouvement (Ziemann et al., 2001 ; Rosenkranz et Rothwell, 2012). La capacité à “apprendre” une coordination appropriée grâce à l’utilisation de la plateforme rotative est mise en évidence par la persistance à tourner sur soi-même tout en marchant sur place avec les yeux fermés (c’est-à-dire sans référence spatiale visuelle) après l’arrêt de la plateforme rotative (Sozzi et Schieppati, 2016).
- Il est nécessaire d’aborder la question du renforcement et de la coordination des muscles responsables de l’intra- et de l’extra-rotation des membres inférieurs, à la fois a) à des fins préventives, c’est-à-dire pour réduire la probabilité de chutes dues à un développement insuffisant de la force chez les personnes âgées sédentaires et les sujets fragiles (Álvarez-Millán et al, 2023), à des fins b) de réhabilitation (réhabilitation d’une démarche altérée ou lente pour des problèmes liés à des maladies neurodégénératives) ou à des fins c) thérapeutiques (restauration de la fonction locomotrice le long de trajectoires non linéaires après des fractures de la hanche ou du bassin (Fox et al., 1998 ; Damm et al., 2018). Par ailleurs, le renforcement des muscles et de la coordination est également approprié avant une chirurgie de remplacement de la hanche (Fairhall et al., 2022).
- Malgré la richesse des exercices physiothérapeutiques connus et l’utilisation des équipements correspondants, qui sont proposés en milieu hospitalier ou communautaire ou à domicile (de manière autonome ou guidée), il n’existe pas sur le marché d’instrument simple qui a) puisse mettre l’accent sur des activités normalement négligées lors d’un traitement de rééducation conventionnel, b) puisse être utilisé par la personne en bonne santé ou âgée ou fragile avec la facilité et la sécurité avec lesquelles elle utilise un vélo d’appartement ou un simple tapis de course.
- Jusqu’à présent, un appareil fréquemment utilisé était le tapis roulant linéaire normal. Une évolution du tapis roulant normal est le tapis roulant dit “à bandes séparées”, dans lequel les bandes se déplacent à des vitesses différentes, produisant une trajectoire asymétrique – mais toujours en ligne droite. Par exemple, dans le cas de la maladie de Parkinson, le tapis roulant à bandes séparées a été utilisé mais n’a pas produit de résultats appréciables dans la marche post-traitement (Hulzinga et al., 2023).
- Il existe également des exosquelettes complexes, portables et motorisés, qui sont des dispositifs innovants pouvant faciliter les activités de la vie quotidienne – mais la production d’une démarche courbée n’est pas envisagée (Wright et al., 2023). En outre, ils ne sont pas largement adoptés en milieu clinique en raison de la “déconnexion” entre les besoins des utilisateurs d’exosquelettes et les besoins des ingénieurs qui conçoivent les dispositifs (Morris et al., 2023), et ils comportent un certain nombre de risques qui ne sont pas toujours évalués (Massardi et al., 2023). Ils peuvent être considérés comme des aides plutôt que comme des dispositifs de ré-habilitation, mais ils ne répondent toujours pas au problème de la coordination des mouvements pour promouvoir ou produire une rotation de la marche lors d’un virage (Ivanenko et al., 2023), un problème qui est au contraire spécifiquement abordé par le dispositif proposé ici. Plusieurs exosquelettes fixent le bassin et limitent les mouvements médiolatéraux.
- Or, les déplacements médiolatéraux du centre de masse vers la jambe d’appui sont une composante essentielle de la marche normale. Dans la marche physiologique, ce déplacement est obtenu par une trajectoire sinusoïdale du bassin, tandis que le thorax est maintenu relativement stable au-dessus de lui.
- Dans aucun des cas susmentionnés, il n’est possible d’intervenir sur l’intra- et l’extra-rotation des jambes, sans parler du contrôle complexe de la posture et de l’équilibre qui accompagne nécessairement la production de virages ou la marche sur des trajectoires courbes. La marche sur place en rotation sur soi le long de l’axe vertical du corps représente une condition spécifique qui favorise le contrôle dynamique de la posture et la coordination entre les jambes et le tronc. De plus, elle représente un moyen de favoriser la coordination entre le bassin et le tronc de la manière la plus naturelle possible (van Dellen et al., 2023).
- La plate-forme rotative sur laquelle on marche sur place avec le centre de masse placé approximativement le long de la verticale du corps et les pieds marchant autour du centre de courbure permet une rotation intra et extra des jambes évitant toute rotation de la tête et toute stimulation vestibulaire qui provoque désorientation, vertige, déséquilibre et chutes.
Le dispositif proposé
- Il convient donc de fournir un appareil capable de stimuler la rotation des jambes par rapport au bassin. L’appareil est constitué d’un disque horizontal rotatif sur lequel le sujet “marche sur place”, la tête et le tronc stabilisés dans l’espace par la prise d’une main courante fixe. Ce dispositif est capable d’entraîner les mouvements de rotation des membres inférieurs qui se produisent normalement lors de la marche dans des trajectoires courbes et de permettre l’apprentissage (ou le réapprentissage) de la coordination neuromusculaire sous-jacente (figure 2). Une demande de brevet européen a été déposée le 26 avril 2023 sous le numéro 23169980.2 pour : DEVICE FOR PHYSIOTHERAPY TREATMENTS) et la production et la certification du prototype sont en course.
- Figure 2. Assonometrie du dispositif.
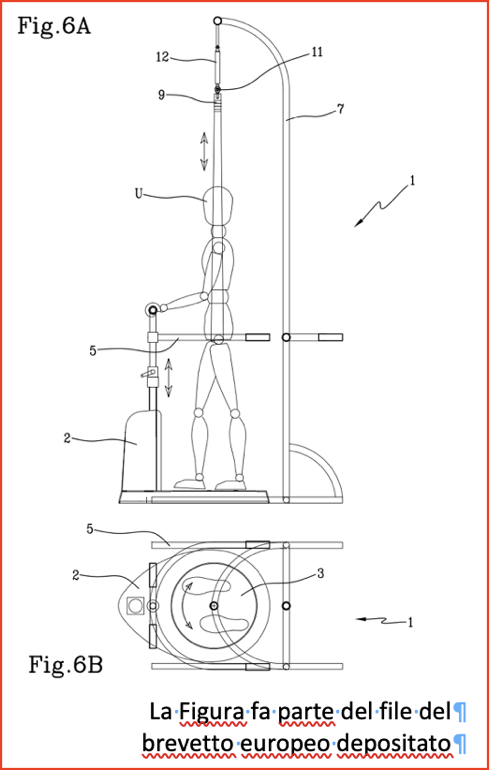
- En résumé, l’action du dispositif peut être décrite comme suit. Lorsque le pied droit repose sur le disque en rotation dans le sens des aiguilles d’une montre, le pied et la jambe droite sont en extra-rotation passive (la rotation du tibia sur le pied et celle du fémur sur le genou sont d’amplitude minimale alors que celle au niveau de la hanche est maximale). Pendant la phase suivante de soulèvement du membre en rotation (alors que le sujet continue à marcher sur place), alors que l’autre membre est au sol (en appui sur la plate-forme), le sujet ramène activement et naturellement le membre inférieur en position “droite”, puis le replace sur le disque en rotation et ainsi de suite. Une séquence similaire se produit pour le membre gauche, qui sera au contraire soumis à une rotation interne par le disque rotatif. Une séquence d’intra- et d’extra-rotation se produit alors pour les rotations dans le sens des aiguilles d’une montre. La même séquence de rotations des jambes se produira dans la direction opposée lorsque le plateau tournera dans le sens inverse des aiguilles d’une montre. D’autres mouvements sont prévus, tels que des rotations impulsives courtes et rapides de la plate-forme (voir ci-dessous). Bien que l’utilisation de perturbations posturales ait donné des résultats positifs dans divers domaines de la rééducation de la posture et de la marche (Ribeiro de Souza et al., 2023), il n’existe à ce jour aucun système dédié aux perturbations des muscles rotateurs.
- Il suffit que le disque rotatif ait un diamètre de 50 cm pour qu’il puisse aisément remplir sa fonction. Le sujet sera appuyé avec les membres supérieurs contre un support qui permet de maintenir la position primaire (regard vers l’avant sans rotation tête-cou) de la partie supérieure du torse et de la tête. La position primaire de la partie supérieure du corps, avec la tête pratiquement fixe dans l’espace, évite toute stimulation vestibulaire rotatoire qui pourrait provoquer des vertiges et des chutes (comme lorsque le sujet tourne sur lui-même pendant quelques secondes sur un sol fixe). Le sujet marche sur place, son axe vertical passant par le centre de masse du corps se projetant sur un point de la plate-forme qui constitue le pivot de la rotation.
- En cas d’utilisation clinique sur des patients en état critique, un harnais léger est fourni (figure 2). Il est fixé pour soutenir le sujet verticalement, et la plate-forme ne bouge pas si la “ceinture de sécurité” n’est pas attachée (comme dans les voitures). Cette fonction est facultative si l’entraînement est supervisé. Il convient simplement de mentionner que, puisque le sujet est penché et que ses pieds tournent autour du centre de la plate-forme, la verticale du corps correspond au centre de rotation. Par conséquent, comme son centre de masse n’est pas sollicité par des perturbations transversales, le risque de chute est négligeable.
- Les mesures de sécurité nécessaires sont prévues. Le soutien de la main courante sera obligatoire, sous peine d’immobilisation de la plate-forme. Toute défaillance des jambes entraînera également l’arrêt de la rotation. Un bouton de verrouillage sera disponible.
- La vitesse angulaire du disque rotatif peut varier afin d’adapter la vitesse de rotation du corps lors de la marche sur la plate-forme aux capacités du sujet (d’une vitesse lente à une vitesse progressivement plus rapide au cours d’un traitement et lors de séances de traitement répétées). La vitesse et la durée de la rotation peuvent être réglées à l’avance par le sujet à la maison ou par le physiothérapeute en milieu clinique. La période de rotation peut durer plusieurs minutes. La rotation peut avoir une vitesse angulaire constante ou variable. Elle peut être continue dans le sens des aiguilles d’une montre ou continue dans le sens inverse des aiguilles d’une montre, ou comporter des périodes avec des vitesses angulaires croissantes et décroissantes et avec une inversion du sens de rotation.
- Plusieurs schémas de rotation sont prédéfinis et peuvent être consultés par le sujet (ou le physiothérapeute) en interagissant avec une tablette accessible. D’autres schémas peuvent être facilement mis en œuvre hors ligne, puis intégrés aux options prédéfinies. Un autre modèle de rotation consiste en des rotations très rapides de quelques degrés (< 5°) (rotations impulsives suivies d’un retour lent de la plate-forme à sa position initiale). Ce stimulus produit des réflexes dans les muscles intra- et extra-rotateurs (vers la droite et la gauche avec des rotations dans le sens des aiguilles d’une montre ou vice versa, respectivement), simulant l’étirement musculaire et ses effets qui se produisent lors d’une rotation soudaine du tronc sur les jambes.
- D’autres schémas peuvent être facilement mis en œuvre. La durée de la rotation de la plate-forme peut également être très longue, ce qui permet de configurer un entraînement de type “endurance de la marche” (Petrini, 2023).
- Le “système” rotatif (plate-forme rotative et sujet marchant) est équipé d’un simple accéléromètre qui enregistre la cadence de frappe des pieds et d’un moniteur de fréquence cardiaque. Une tablette recueille les données de rotation de la plate-forme et la cadence de frappe des pieds et crée un tableau Excel de ces variables, qui peut être consulté et téléchargé sur un PC pour une analyse ultérieure hors ligne. Un métronome sonore et/ou visuel peut être réglé à partir de la tablette, de sorte que le rythme “imposé” puisse être comparé au rythme réel.
- À ce stade précoce du développement du dispositif, il n’est pas prévu de mettre en œuvre d’autres fonctions, telles que la vibration des muscles du tronc, dont il a été démontré qu’elle pouvait à elle seule entraîner des déviations de la trajectoire de locomotion (Bove et al., 2001 ; Courtine et al., 2007) et induire des rotations du corps pendant la marche sur place (Sozzi et al., 2019).
- La facilité d’utilisation est sûre : la personne marche simplement sur place (avec ou sans harnais, selon les conditions), au rythme qu’elle préfère (ou au rythme imposé par un métronome) tout en se tenant à une main courante. La vitesse angulaire de la plate-forme est réglée à l’aide de boutons sur la tablette (ce qui limite les choix à des rotations non menaçantes). L’acceptation par l’utilisateur final de l’adoption et de l’utilisation d’un prototype du nouveau système a été évaluée et s’est révélée positive. Bien qu’un effort minimal puisse être nécessaire pour utiliser le système pendant un traitement prolongé, cet effort est perçu comme en valant la peine car les utilisateurs s’attendent à ce que le dispositif améliore leurs performances de marche et influence leur vie sociale.
- Le dispositif est mobile et transportable car il a un poids modeste (≈ 20 kg) et peut être démonté en quelques pièces avec un encombrement négligeable. Une fois assemblé, il n’occupe pas plus d’un mètre carré, ce qui permet de le placer même dans de petites pièces ou d’en installer plusieurs dans la même pièce. Il est sûr, tant sur le plan mécanique qu’électrique. Le coût pour l’établissement de santé ou le particulier qui en sera équipé sera faible (en fonction des caractéristiques de la production de masse).
Animation du dispositif montrant le traînement des pieds pendant la phase d’appui et leur réalignement dans l’espace pendant la phase du vol.
Les caractéristiques de la prise en charge
- Ce type d’exercice libère le système nerveux central de “l’effort” de maintien de l’équilibre, activité critique lors de la marche nomade chez des patients présentant des troubles de la locomotion de diverses natures, du fait que le haut du corps des sujets (tête, ceinture scapulaire et tronc) est pratiquement immobile (ou plutôt peu mobile) puisqu’ils se tiennent à un support avec les mains tout en marchant sur place.
- Cela leur permet d’effectuer les mouvements imposés par la plate-forme avec “tranquillité” et pendant longtemps. La rotation sur le grand axe du membre inférieur lors de la marche sur place est à la fois passive, lors de l’appui du pied, et active lors du soulèvement ; dans les deux cas, elle n’implique pas de mouvements inhabituels ou “étranges”, ni l’apprentissage délibéré d’une séquence motrice inhabituelle. Il peut être pertinent de noter que les repères acoustiques donnés par le métronome et une marche de longue durée aident les patients atteints de la MP à maintenir un rythme de marche constant malgré la courbure “virtuelle” de la trajectoire de marche, ce qui les aide à surmonter les conditions qui conduisent normalement à la déstabilisation, aux altérations du rythme et au gel de la marche (Spildooren et al., 2010 ; Rutz et Benninger, 2020).
- En ce qui concerne les rotations rapides et de faible amplitude susmentionnées, on sait que les exercices basés sur les perturbations posturales sont capables de prévenir les chutes chez les personnes âgées. L’entraînement à l’équilibre basé sur les perturbations (PBT) peut présenter différentes caractéristiques (Brüll et al., 2023). Il s’agit d’une activité qui combine les aspects saillants du PBT et qui, en même temps, sollicite la posture et les muscles qui génèrent les rotations des membres inférieurs. Les avantages de cette procédure n’ont jusqu’à présent été décrits que pour la marche linéaire (Castano, 2023).
- Les caractéristiques multiples offertes par cet entraînement sont conformes aux indications récentes pour les programmes de réadaptation ou de traitement réparateur chez les personnes âgées vivant dans la communauté (voir l’article de synthèse récent de Lewis et al., 2021). En particulier, il est fait référence ici aux traitements axés sur la fonction qui visent à améliorer les fonctions motrices dégradées (dues à des capacités de coordination réduites, à la sarcopénie ou à d’autres conditions courantes liées à l’hypo-mobilité chez les personnes âgées) et à prévenir ainsi des problèmes graves tels que les chutes. En outre, l’exercice proposé est un exercice “proprioceptif” typique (Sherrington et al., 2019) adapté à la prévention des chutes chez les personnes âgées.
- Il est important de noter que les options articulées de contrôle du mouvement de la plateforme donnent au physiothérapeute la liberté d’agir à la fois sur la durée et la vitesse de rotation de la plateforme en fonction de son expérience lors du traitement d’un patient ou d’un sujet âgé fragile particulier.
- Il convient de mentionner que le fait de marcher sur place sur le tapis roulant n’entraîne pas d’impact important sur la plate-forme (comme c’est le cas avec le tapis roulant “normal”) car il n’y a pas de “poussée vers l’avant” imposée par le tapis roulant, et encore moins de pression excessive sur les articulations de la jambe et du bassin, ce qui élimine tout risque de blessure par impact.
- Dans la première partie de ce texte, certaines caractéristiques de la marche le long de trajectoires courbes ont été résumées. Il est évident que la marche sur place simule la rotation interne et externe des membres inférieurs par rapport au bassin, mais pas l’inclinaison du corps vers le centre de la courbure de la trajectoire pour générer la force centripète. En revanche, la marche sur place présente l’avantage de minimiser les mouvements de la tête, rendant négligeables la stimulation vestibulaire et les effets de la stimulation optocinétique. Le centre de masse du corps, qui se déplace avec une énergie cinétique considérable lors de la marche, reste également pratiquement in situ, de même que la base d’appui ne nécessite pas de générer le déplacement des pieds de plusieurs dizaines de centimètres dans le plan sagittal comme c’est le cas lors de la marche (en ligne droite et sur un tapis roulant linéaire).
- Il est à noter que sur la plate-forme rotative, la charge sur la hanche produite par la marche “normale” sur un tapis roulant linéaire en raison de la frappe du talon est absente (pour les références, voir Palmowski et al., 2021). Étant donné que le corps est toujours aligné verticalement, comme nous l’avons déjà mentionné, la frappe du pied pendant la marche sur place configure une charge négligeable (Kuster 2002). De cette manière, l’entraînement peut également durer longtemps en l’absence d’activation des muscles qui freinent la chute du corps pendant le pas (Honeine et al., 2013).
- Notons ici que ce type d’exercice peut également être réalisé avec une orthèse cheville-pied (AFO) ou genou, cheville, pied (KAFO) (Zancan et al., 2004), qui pourrait également être portée régulièrement par les patients atteints de parésie spastique (ou chez les jeunes atteints de PC) (Bayón et al., 2023). Par ailleurs, plusieurs tests d’évaluation de la capacité de rotation sont disponibles (voir ci-dessous). Le test Path of 8 (Zancan et al., 2021) mentionné ci-dessous (figure 3) peut être utilisé conjointement avec la plate-forme à des fins préventives, d’évaluation ou de rééducation lorsque l’on souhaite stimuler les mécanismes de production d’ajustements anticipatifs et compensatoires lors de la marche le long de trajectoires courbes (par opposition à la marche sur place) et mesurer les effets du traitement.
- Conditionnement physique, entraînement, rééducation dans le sport. Dans le domaine du sport, il est pertinent de considérer que l’exercice imposé par la plate-forme rotative peut durer un temps indéfini décidé par l’entraîneur ou l’athlète lui-même, conduisant à un développement optimal des muscles impliqués et à une coordination optimale de la musculature pelvienne avec les muscles du tronc et des membres inférieurs. Un instrument capable d’imposer des rotations à différentes vitesses tout en marchant sur place semble essentiel pour l’entraînement de la capacité de sprint répété en football, par exemple. Le basket-ball, le lancer du disque et du marteau, le ski, la danse, le golf et le tennis sont des exemples d’autres activités sportives qui impliquent des mouvements de rotation sur soi-même (Wang et al., 2022). La rééducation de diverses blessures liées au sport peut être abordée grâce aux exercices spécifiques permis par l’utilisation de la plate-forme rotative. Un exemple est la rééducation compliquée et prolongée des blessures ligamentaires du genou, qui permet de transmettre la rotation du fémur à la jambe. Cette rééducation suit à ce jour des protocoles peu complets (Rodriguez et al., 2020 ; Kasmi et al., 2021 ; Lin, 2023).
Tests di outcome
- Il existe une série de tests permettant d’évaluer le résultat du traitement. L’examen peut avoir lieu après un seul traitement et/ou après chacun des traitements suivants et à la fin du traitement prévu.
- Le test de rotation de 360° est une mesure de l’équilibre dynamique. La personne soumise au test effectue une rotation d’au moins 360 degrés pendant que le temps d’exécution et/ou le nombre d’étapes nécessaires à l’exécution du tour sont enregistrés. La mesure peut être évaluée par le temps nécessaire pour effectuer la rotation (secondes) et/ou le nombre de pas nécessaires pour effectuer la rotation.
- Questionnaire sur la congestion de la marche. Voir Giladi et al. (2000).
- Test TUG (Timed-Up-and-Go). Les résultats sont corrélés au risque de chute.
- Cheminement à 8. Voir Odonkor et al. (2013), Zancan et al. (2021) et Lowry et al. (2022).
- L-test. Voir Cetin et Erel (2022).
- L’utilisation de certaines échelles de mesure pertinentes (par exemple la Falls Efficacy Scale-International et la modified Elderly Mobility Scale) est brièvement résumée dans Hasebe et al. (2022) et Saito et al. (2023).
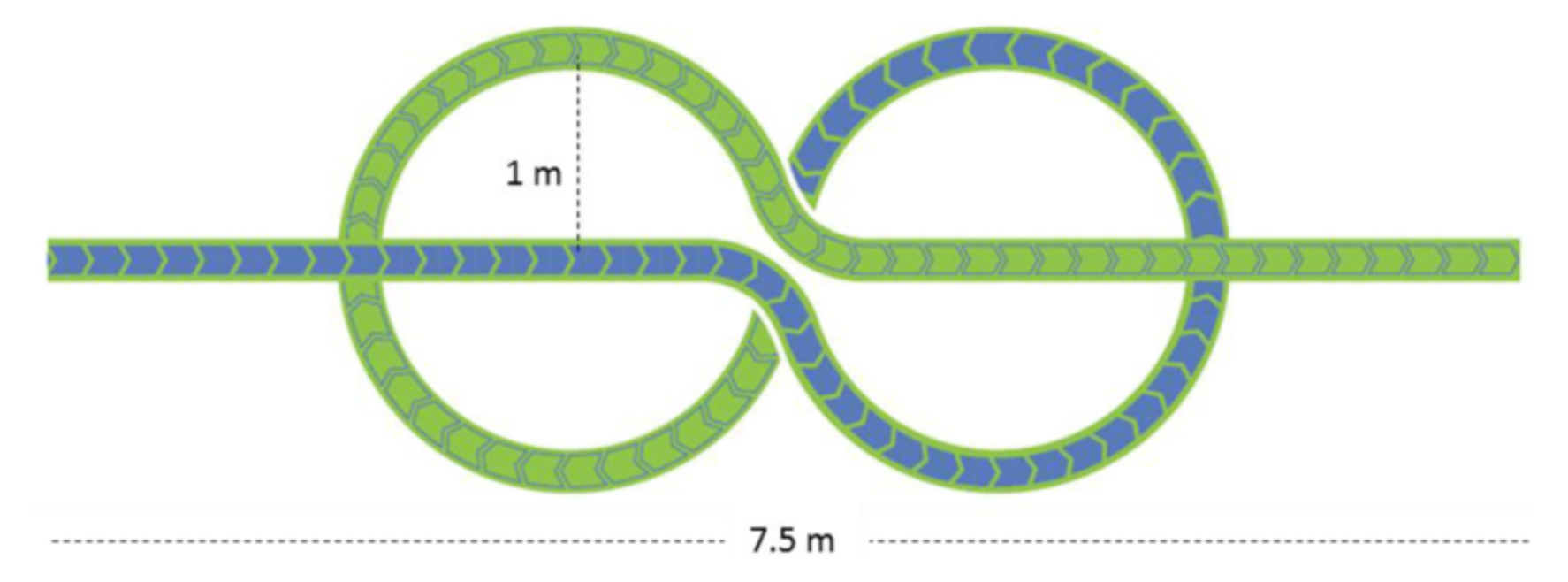
- La Figure 3 ci-dessous, tirée de Zancan et al. (2021), montre le parcours de 20 mètres, imprimé sur une grande feuille de plastique très fine mais robuste. Le sujet parcourt une section linéaire, suivie d’un virage serré à droite et d’un cercle complet dans le sens inverse des aiguilles d’une montre. Ce dernier continue dans un autre cercle pour marcher dans le sens des aiguilles d’une montre, le parcours se termine par une autre section linéaire.
- Figure 3.
Bibliographie essentielle
Almajid R, Goel R, Tucker C, Keshner E. Balance confidence and turning behavior as a measure of fall risk. Gait Posture. 2020 Jul;80:1-6.
Álvarez-Millán L, Castillo-Castillo D, Quispe-Siccha R, Pérez-Pacheco A, Angelova M, Rivera-Sánchez J, Fossion R. Frailty Syndrome as a Transition from Compensation to Decompensation: Application to the Biomechanical Regulation of Gait. Int J Environ Res Public Health. 2023 May 30;20(11):5995.
Asmidawati A, Hamid TA, Hussain RM, Hill KD. Home based exercise to improve turning and mobility performance among community dwelling older adults: protocol for a randomized controlled trial. BMC Geriatr. 2014 Sep 8;14:100.
Baird JL, Van Emmerik RE. Young and older adults use different strategies to perform a standing turning task. Clin Biomech (Bristol, Avon). 2009 Dec;24(10):826-32.
Bayón C, Hoorn M v, Barrientos A, Rocon E, Trost JP, van Asseldonk EHF. Perspectives on ankle-foot technology for improving gait performance of children with Cerebral Palsy in daily-life: requirements, needs and wishes. J NeuroEngineering Rehabil 2023 20, 44.
Becker C, Chiari L. What videos can tell us about falling. Lancet. 2013 Jan 5;381(9860):8-9.
Böhm H, Döderlein L. Gait asymmetries in children with cerebral palsy: do they deteriorate with running? Gait Posture. 2012 Feb;35(2):322-7.
Brégou-Bourgeois A, Mariani B, Aminian K, Zambelli PY, Newman CJ. Spatio-temporal gait analysis in children with cerebral palsy using foot-worn inertial sensors. Gait Posture. 2014;39(1):436-42.
Brinkerhoff, S.A., Murrah, W.M. & Roper, J.A. The relationship between gait speed and mediolateral stability depends on a person’s preferred speed. Sci Rep 2023 13, 6056.
Brüll L, Hezel N, Arampatzis A, Schwenk M. Comparing the Effects of Two Perturbation-based Balance Training Paradigms in Fall-prone Older Adults: A Randomized Controlled Trial. Gerontology 2023, Mar 15.
Cappellini G, Sylos-Labini F, Dewolf AH, Solopova IA, Morelli D, Lacquaniti F, Ivanenko Y. Maturation of the locomotor circuitry in children with cerebral palsy. Front. Bioeng. Biotechnol. 2020 8:998.
Carpenter, M., Allum, J. & Honegger, F. Directional sensitivity of stretch reflexes and balance corrections for normal subjects in the roll and pitch planes. Exp Brain Res 1999 129, 93–113.
Castano, C. Gait Strategies While Walking with Discrete Perturbations on a Self-Paced Treadmill (2023). Electronic Theses and Dissertations, 1532.
Cetin SY, Erel S. Investigation of the validity and reliability of the L test in children with cerebral palsy. Physiother Theory Pract. 2022 Jan;38(1):182-188.
Chisholm AE, Qaiser T, Lam T. Neuromuscular control of curved walking in people with stroke: Case report. J Rehabil Res Dev. 2015;52(7):775-83.
Courtine G, Schieppati M. Human walking along a curved path. I. Body trajectory, segment orientation and the effect of vision. Eur J Neurosci. 2003 Jul;18(1):177-90.
Courtine G, De Nunzio AM, Schmid M, Beretta MV, Schieppati M. Stance- and locomotion-dependent processing of vibration-induced proprioceptive inflow from multiple muscles in humans. J Neurophysiol. 2007 Jan;97(1):772-9.
Crossley SGM, Mackintosh KA, Wilson RP, Lester LJ, Griffiths IW, McNarry MA. Energy expenditure associated with walking speed and angle of turn in children. Eur J Appl Physiol. 2018 Dec;118(12):2563-2576.
Cruz-Jentoft AJ, Sayer AA. Sarcopenia. Lancet. 2019 Jun 29;393(10191):2636-2646. doi: 10.1016/S0140-6736(19)31138-9.
Cumming RG, Klineberg RJ. Fall frequency and characteristics and the risk of hip fractures. J Am Geriatr Soc. 1994 Jul;42(7):774-8.
Damm P, Zonneveld J, Brackertz S, Streitparth F, Winkler T. Gluteal muscle damage leads to higher in vivo hip joint loads 3 months after total hip arthroplasty. PLoS ONE. 2018;13(1):e0190626.
Dixon PC, Stebbins J, Theologis T, Zavatsky AB. Ground reaction forces and lower-limb joint kinetics of turning gait in typically developing children. J Biomech. 2014 Nov 28;47(15):3726-33.
Fairhall NJ, Dyer SM, Mak JC, Diong J, Kwok WS, Sherrington C. Interventions for improving mobility after hip fracture surgery in adults. Cochrane Database Syst Rev. 2022 Sep 7;9(9):CD001704.
Filippi, G. M., Rodio, A., Faralli, M., Ricci, G., & Pettorossi, V. E. Plastic changes induced by muscle focal vibration: a possible mechanism for long-term motor improvements. Frontiers in Neuroscience, 2023, 17, 231.
Fox KM, Hawkes WG, Hebel JR, Felsenthal G, Clark M, Zimmerman SI, Kenzora JE, Magaziner J. Mobility after hip fracture predicts health outcomes. J Am Geriatr Soc. 1998 Feb;46(2):169-73.
Giladi N, Shabtai H, Simon ES, Biran S, Tal J, Korczyn AD. Construction of freezing of gait questionnaire for patients with Parkinsonism. Parkinsonism Relat Disord. 2000 Jul 1;6(3):165-170.
Godi M, Nardone A, Schieppati M. Curved walking in hemiparetic patients. J Rehabil Med. 2010 Oct;42(9):858-65.
Godi M, Giardini M, Schieppati M. Walking Along Curved Trajectories. Changes With Age and Parkinson’s Disease. Hints to Rehabilitation. Front Neurol. 2019 May 24;10:532.
Godi M, Giardini M, Nardone A, Turcato AM, Caligari M, Pisano F, Schieppati M. Curved Walking Rehabilitation with a Rotating Treadmill in Patients with Parkinson’s Disease: A Proof of Concept. Front Neurol. 2017 Feb 28;8:53.
Guglielmetti S, Nardone A, De Nunzio AM, Godi M, Schieppati M. Walking along circular trajectories in Parkinson’s disease. Mov Disord. 2009 Mar 15;24(4):598-604.
Hasebe Y, Akasaka K, Otsudo T, Hall T, Yamamoto M. Effects of incorporating elliptical trainer exercise during rehabilitation on physical function and self-reported outcomes after total hip arthroplasty: a randomized controlled trial. J Phys Ther Sci. 2022 Mar;34(3):230-235.
Health Workforce and Service Delivery. The need for rehabilitation services in the WHO European Region. 2022. https://www.who.int/europe/publications/i/item/9789289058506.
Honeine JL, Schieppati M, Gagey O, Do MC. The functional role of the triceps surae muscle during human locomotion. PLoS One. 2013;8(1):e52943.
Hulzinga F, Seuthe J, D’Cruz N, Ginis P, Nieuwboer A, Schlenstedt C. Split-Belt Treadmill Training to Improve Gait Adaptation in Parkinson’s Disease. Mov Disord. 2023 Jan;38(1):92-103.
Inacio M, Esser P, Weedon BD, Joshi S, Meaney A, Delextrat A, Springett D, Kemp S, Ward T, Izadi H, Johansen-Berg H, Dawes H. Learning a novel rhythmic stepping task in children with probable developmental coordination disorder. Clin Biomech (Bristol, Avon). 2023 Feb 3;102:105904.
Ivanenko Y, Shapkova EY, Petrova DA, Kleeva DF, Lebedev MA. Exoskeleton gait training with spinal cord neuromodulation. Front Hum Neurosci. 2023 May 11;17:1194702. doi: 10.3389/fnhum.2023.1194702.
Jin Y, Lee Y, Park S, Lee S, Lim C. Effects of Curved-Path Gait Training on Gait Ability in Middle-Aged Patients with Stroke: Protocol for a Randomized Controlled Trial. Healthcare 2023, 11, 1777.
Kasmi S, Zouhal H, Hammami R, Clark CCT, Hackney AC, Hammami A, Chtara M, Chortane SG, Salah FZB, Granacher U, Ounis OB. The Effects of Eccentric and Plyometric Training Programs and Their Combination on Stability and the Functional Performance in the Post-ACL-Surgical Rehabilitation Period of Elite Female Athletes. Front Physiol. 2021 Jul 2;12:688385.
Kariyawasam DS, D’Silva AM, Sampaio H, Briggs N, Herbert K, Wiley V, Farrar MA. Newborn screening for spinal muscular atrophy in Australia: a non-randomised cohort study. Lancet Child Adolesc Health. 2023 Jan 17:S2352-4642(22)00342-X.
Khobkhun, F., Santiago, P.R.P., Tahara, A.K. et al. An investigation of the contribution of different turn speeds during standing turns in individuals with and without Parkinson’s disease. Sci Rep 12, 22566 (2022).
Kuster MS. Exercise recommendations after total joint replacement. Sports Med. 2002;32:433–45.
Leach JM, Mellone S, Palumbo P, Bandinelli S, Chiari L. Natural turn measures predict recurrent falls in community-dwelling older adults: a longitudinal cohort study. Sci Rep. 2018 Mar 12;8(1):4316.
Lewis LK, Henwood T, Boylan J, Hunter S, Lange B, Lawless M, Milte R, Petersen J. Re-thinking reablement strategies for older adults in residential aged care: a scoping review. BMC Geriatr. 2021 Nov 30;21(1):667.
Lin TJ. Editorial Commentary: There Is No Standard for or Standardization of Postoperative Rehabilitation Protocols After Anterior Cruciate Ligament Reconstruction. Arthroscopy. 2023 Mar;39(3):590-591.
Lord SR, Close JCT. New horizons in falls prevention. Age Ageing. 2018 Jul 1;47(4):492-498.
Lowry K, Woods T, Malone A, Krajek A, Smiley A, Van Swearingen J. The Figure-of-8 Walk Test used to detect the loss of motor skill in walking among persons with Parkinson’s disease. Physiother Theory Pract. 2022 Apr;38(4):552-560.
Mancini M, El-Gohary M, Pearson S, McNames J, Schlueter H, Nutt JG, King LA, Horak FB. Continuous monitoring of turning in Parkinson’s disease: Rehabilitation potential. NeuroRehabilitation. 2015;37(1):3-10.
Mani H, Miyagishima S, Kozuka N, Inoue T, Hasegawa N, Asaka T. Development of the Relationships Among Dynamic Balance Control, Inter-limb Coordination, and Torso Coordination During Gait in Children Aged 3-10 Years. Front Hum Neurosci. 2021 Oct 28;15:740509.
Massardi, S., Pinto-Fernandez, D., Babič, J. et al. Relevance of hazards in exoskeleton applications: a survey-based enquiry. J NeuroEngineering Rehabil 20, 68 (2023).
Mellone, S., Mancini, M., King, L.A. et al. The quality of turning in Parkinson’s disease: a compensatory strategy to prevent postural instability? J NeuroEngineering Rehabil 2016 13, 39.
Morris L, Diteesawat RS, Rahman N, Turton A, Cramp M, Rossiter J. The-state-of-the-art of soft robotics to assist mobility: a review of physiotherapist and patient identified limitations of current lower-limb exoskeletons and the potential soft-robotic solutions. J Neuroeng Rehabil. 2023 Jan 30;20(1):18.
Novacheck TF, Gage JR. Orthopedic management of spasticity in cerebral palsy. Childs Nerv Syst 2007;23:1015-1031.
Odonkor CA, Thomas JC, Holt N, Latham N, Vanswearingen J, Brach JS, Leveille SG, Jette A, Bean J. A comparison of straight- and curved-path walking tests among mobility-limited older adults. J Gerontol A Biol Sci Med Sci. 2013 Dec;68(12):1532-9.
Palmowski, Y., Popovic, S., Schuster, S.G. et al. In vivo analysis of hip joint loading on Nordic walking novices. J Orthop Surg Res 2021 16, 596.
Patanè F, Rossi S, Del Sette F, Taborri J, Cappa P. WAKE-Up Exoskeleton to Assist Children With Cerebral Palsy: Design and Preliminary Evaluation in Level Walking. IEEE Trans Neural Syst Rehabil Eng. 2017 Jul;25(7):906-916.
Petrini M. (2023). The Effect of Treadmill Training Vs. Standard Physical Therapy on Gait in Individuals with Mild-Moderate Cerebral Palsy: A Meta-Analysis (Doctoral dissertation, California State University, Fresno).
Pierret J, Beyaert C, Vasa R, Rumilly E, Paysant J, Caudron S. Rehabilitation of Postural Control and Gait in Children with Cerebral Palsy: the Beneficial Effects of Trunk-Focused Postural Activities. Dev Neurorehabil. 2023 Mar 23:1-13.
Ribeiro de Souza C, Ávila de Oliveira J, Takazono PS, da Silva Rezende L, Silva-Batista C, Coelho DB, Teixeira LA. Perturbation-based balance training leads to improved reactive postural responses in individuals with Parkinson’s disease and freezing of gait. Eur J Neurosci. 2023 May 9.
Robinovitch SN, Feldman F, Yang Y, Schonnop R, Leung PM, Sarraf T, Sims-Gould J, Loughin M. Video capture of the circumstances of falls in elderly people residing in long-term care: an observational study. Lancet. 2013 Jan 5;381(9860):47-54.
Rodriguez K, Garcia SA, Spino C, Lepley LK, Pang Y, Wojtys E, Bedi A, Angelini M, Ruffino B, Bolley T, Block C, Kellum J, Swartout A, Palmieri-Smith RM. Michigan Initiative for Anterior Cruciate Ligament Rehabilitation (MiACLR): A Protocol for a Randomized Clinical Trial. Phys Ther. 2020 Dec 7;100(12):2154-2164.
Rosenkranz K, Rothwell JC. Modulation of proprioceptive integration in the motor cortex shapes human motor learning. J Neurosci. 2012 Jun 27;32(26):9000-6.
Rutz DG, Benninger DH. Physical Therapy for Freezing of Gait and Gait Impairments in Parkinson Disease: A Systematic Review. PM R. 2020 Nov;12(11):1140-1156.
Saito H, Sato M, Kobayashi M, Saito T, Shimura T, Yotsumoto K, Hanai Y, Tanizaki Y, Usuda S. Predictors of life-space mobility in patients with fracture 3 months after discharge from convalescent rehabilitation ward: a prospective longitudinal study. J Phys Ther Sci. 2023 Mar;35(3):223-229.
Schalow G, Jaigma P. Cerebral palsy improvement achieved by coordination dynamics therapy. Electromyogr Clin Neurophysiol. 2005 Dec;45(7-8):433-45.
Sherrington C, Fairhall NJ, Wallbank GK, Tiedemann A, Michaleff ZA, Howard K, Clemson L, Hopewell S, Lamb SE. Exercise for preventing falls in older people living in the community. Cochrane Database Syst Rev. 2019 Jan 31;1(1):CD012424.
Sibley KM, Thomas SM, Veroniki AA, Rodrigues M, Hamid JS, Lachance CC, Cogo E, Khan PA, Riva JJ, Thavorn K, MacDonald H, Holroyd-Leduc J, Feldman F, Kerr GD, Jaglal SB, Straus SE, Tricco AC. Comparative effectiveness of exercise interventions for preventing falls in older adults: A secondary analysis of a systematic review with network meta-analysis. Exp Gerontol. 2021 Jan;143:111151.
Singer, J. C., Mansfield, A., Danells, C. J., McIlroy, W. E., & Mochizuki, G. (2013). The effect of post-stroke lower-limb spasticity on the control of standing balance: Inter-limb spatial and temporal synchronisation of centres of pressure. Clinical biomechanics, 28(8), 921–926.
Sozzi S, Schieppati M. Stepping in Place While Voluntarily Turning Around Produces a Long-Lasting Posteffect Consisting in Inadvertent Turning While Stepping Eyes Closed. Neural Plast. 2016;2016:7123609.
Sozzi S, Nardone A, Crisafulli O, Schieppati M. Podokinetic After-Rotation Is Transiently Enhanced or Reversed by Unilateral Axial Muscle Proprioceptive Stimulation. Neural Plast. 2019 Mar 11;2019:7129279.
Spildooren J, Vercruysse S, Desloovere K, Vandenberghe W, Kerckhofs E, Nieuwboer A. Freezing of gait in Parkinson’s disease: the impact of dual-tasking and turning. Mov Disord. 2010 Nov 15;25(15):2563-70.
Thigpen MT, Light KE, Creel GL, Flynn SM. Turning difficulty characteristics of adults aged 65 years or older. Phys Ther. 2000 Dec;80(12):1174-87.
Turcato AM, Godi M, Giordano A, Schieppati M, Nardone A. The generation of centripetal force when walking in a circle: insight from the distribution of ground reaction forces recorded by plantar insoles. J Neuroeng Rehabil. 2015 Jan 9;12(1):4.
Turcato AM, Godi M, Giardini M, Arcolin I, Nardone A, Giordano A, Schieppati M. Abnormal gait pattern emerges during curved trajectories in high-functioning Parkinsonian patients walking in line at normal speed. PLoS One. 2018 May 11;13(5):e0197264.
van Dellen, F., Aurich-Schuler, T., Hesse, N. et al. Clustering trunk movements of children and adolescents with neurological gait disorders undergoing robot-assisted gait therapy: the functional ability determines if actuated pelvis movements are clinically useful. J NeuroEngineering Rehabil 2023 20, 71.
Ventura JD, Klute GK, Neptune RR. Individual muscle contributions to circular turning mechanics. J Biomech. 2015 Apr 13;48(6):1067-74.
Veronese N, Maggi S. Epidemiology and social costs of hip fracture. Injury. 2018 Aug;49(8):1458-1460.
Vetrano D. La mappa della fragilità in Italia. Gradiente geografico e determinanti sociodemografici. (https://www.italialongeva.it/wp-content/uploads/2022/04/indagine-2022_italialongeva.pdf).
Wang ZH, Pan RC, Huang MR, Wang D. Effects of Integrative Neuromuscular Training Combined With Regular Tennis Training Program on Sprint and Change of Direction of Children. Front Physiol. 2022 Feb 10;13:831248.
Wright, M.A., Herzog, F., Mas-Vinyals, A. et al. Multicentric investigation on the safety, feasibility and usability of the ABLE lower-limb robotic exoskeleton for individuals with spinal cord injury: a framework towards the standardisation of clinical evaluations. J NeuroEngineering Rehabil 20, 45 (2023).
Zancan A, Beretta MV, Schmid M, Schieppati M. A new hip-knee-ankle-foot sling: kinematic comparison with a traditional ankle-foot orthosis. J Rehabil Res Dev. 2004 Sep;41(5):707-12.
Zancan A, Sozzi S, Schieppati M. Basic Spatio-temporal Gait Variables of Young and Older Healthy Volunteers Walking Along a Novel Figure-of-8 Path. Front Neurol. 2021 Jun 8;12:698160.
Ziemann U, Muellbacher W, Hallett M, Cohen LG (2001) Modulation of practice-dependent plasticity in human motor cortex. Brain 124:1171–1181.
On trouve ici la page de Google Scholar et de ORCID du fondateur de Prevent SRL.
Retour à la table des matières ☝
Retour à la page d’accueil ☝